Почему у ребенка мутная моча, означает ли осадок наличие инфекции
Содержание:
Родители очень часто обращаются к специалисту по поводу того, что у ребенка мутная моча. Эти опасения действительно могут оказаться обоснованными. В большинстве случаев переживать не следует, поскольку в случае с грудным ребенком важно то, что кушает мама.
Гораздо проще предупредить развитие патологии, чем лечить ее.
Основные показатели мочи
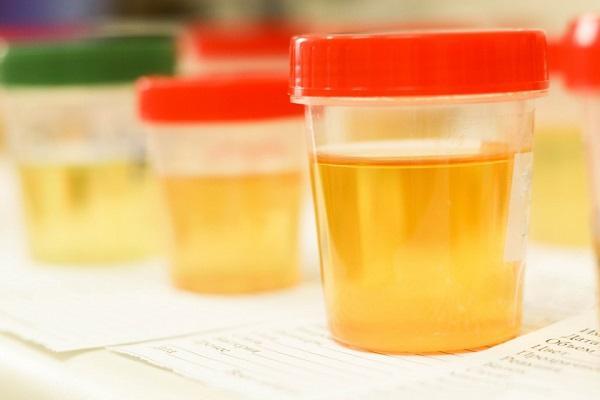
В норме урина у ребенка пропускает свет и окрашена в желтый оттенок (при этом несильно насыщенный).
Также во время анализа мочи учитываются такие показатели:
- Уровень кислотно-щелочного баланса. В норме pH мочи должен колебаться в пределах от 5 до 7.
- Плотность. Для новорожденного значение должно составлять от 1002 до 1006 г/л. Для грудных детей – до 1014 граммов на литр.
- Белки. Их содержание не должно превышать 0,02%.
- Сахар. Отсутствует.
- Эритроциты – не более клетки в пределах зрения исследователя.
- Лейкоциты – максимум 3 в поле зрения.
Важно! Мочу для анализа можно брать дома.
Причины потери прозрачности мочой
Если моча новорожденного мутная через пару суток после прихода в этот мир, это не должно волновать родителей. Это норма, симптом сам пропадет. После введения прикорма цвет мочи тоже может изменяться, что вызвано переменой рациона.
В целом набор причин, почему у ребенка мутная моча, очень широк:
- Длительное нахождение на открытом воздухе. В этом случае изменяются физические свойства жидкости, там размножаются бактерии, а составляющие компоненты разлагаются. Если взрослый оценивает прозрачность не в утреннее время, после первого мочеиспускания, есть вероятность сделать неверные выводы.
- Употребление некоторых продуктов. Хорошо портят цвет мочи сливы, инжир, щавель, виноград, бобовые. Если малыша ничего не волнует, то с большой вероятностью причина кроется в особенностях питания.
- Дегидратация (обезвоживание). У новорожденных и младенцев случается редко, поскольку всю необходимую жидкость маленькие человечки получают с грудным молоком или смесью. Если причиной помутнения является обезвоживание, надо сразу восстанавливать водный баланс, иначе возможен смертельный исход. Оптимальное количество жидкости, поступающей в организм, – 50 мл на 1 кг массы в сутки. Если применяется искусственное вскармливание, необходимо во время приготовления смеси использовать такое количество воды, чтобы восстанавливался водный баланс.
- Ожоги. В этом случае большинство продуктов распада тканей выводится через почки. Поэтому жидкость становится более мутной.
- Гипервитаминизация. Это может провоцировать аллергические реакции и неспособность печени выполнять свои функции. Один из главных органов пищеварения просто становится слабым. Как следствие, биологическая жидкость темнеет и мутнеет.
Утренняя и вечерняя урина
Утром урина более светлая, чем вечером и ближе к ночи. Поэтому считается, что лучше брать анализ сразу после пробуждения от ночного сна. В течение дня в моче скапливаются соли, которые могут появляться из-за чрезмерного потребления разных видов продуктов.
Если время от времени у крохи моча становится непрозрачной, то волноваться нет смысла. Главное, чтобы в остальное время она сохраняла свои цвет и прозрачность.
Диагностика болезней, вызывающих помутнение
Если обнаруживается мутная моча с осадком у ребенка, это может говорить о целом спектре различных заболеваний:
- ОРЗ. Одновременно с помутнением мочи у ребенка наблюдается жар, могут появляться насморк, кашель, воспаляться горло.
- Воспаление в органах выделительной системы. В этом случае в урине растет количество форменных элементов крови, а также слизи, что вызывает изменение цвета и плотности.
- Болезни печени и желчевыводящих путей. В этом случае моча становится темной, напоминая по цвету пиво. Это происходит из-за накопления продуктов распада гемоглобина. Если урина обретает белый окрас, это может говорить о перерождении гепатоцитов в жировые клетки, что может вызвать цирроз печени.
- Острый аппендицит. Здесь параллельно с помутнением урины наблюдаются боли режущего характера в правой нижней части живота.
- При сахарном диабете накапливаются кетоновые тела (например, ацетон), которые влияют на цвет мочи. Узнать про их наличие можно по характерному запаху ацетона, а также с помощью специальных тестов.
- Пиелонефрит – воспаление почечных канальцев. В этом случае, кроме непрозрачной мочи, наблюдается еще и модификация ее оттенка (в сторону желто-зеленого цвета). Также в ней появляются белые хлопья. Пиелонефрит сопровождается увеличением температуры тела и болевыми ощущениями в пояснице, в том числе при справлении малой нужды.
- Заболевания крови. Одно из них – гемолитическая анемия, при которой разрушаются красные кровяные клетки.
- Аномалии строения почек. Моча может возвращаться назад в мочеточники и там застаиваться. При этом плодятся бактерии, и увеличивается количество лейкоцитов в поврежденных почечных канальцах.
- Интоксикации и кишечные инфекции. Здесь в урину может поступать большое количество эритроцитов. Как правило, эта причина пересекается с нарушениями функционирования печени, поскольку она занимается нейтрализацией токсинов. Особенно это опасно для грудничка до года.
Таким образом, диагностика причин изменения прозрачности мочи достаточно многоплановая и включает в себя:
- Клинический анализ мочи. Анализируются характеристики, а также компоненты осадка.
- Пробы по Нечипоренко. Еще один анализ мочи, предназначенный для изучения ее форменных элементов.
- Анализ по методике Зимницкого для определения плотности урины.
- Биохимическое исследование крови.
- УЗИ мочеполовой системы.
- Анализ сопутствующих симптомов.
Рекомендации доктора Комаровского
Доктор Комаровский утверждает, что, если моча младенца мутная, но при этом он себя чувствует хорошо, а анализы показывают хорошие результаты, то волноваться не стоит.
Также он говорит о том, что, кроме стандартного анализа мочи, необходимо определять качественный и количественный состав микрофлоры. Если в жидкости содержится большое количество бактерий, это часто говорит о пиелонефрите, уретрите, цистите. Лечение в этом случае осуществляется с помощью антибиотиков. Как правило, в такой ситуации требуется меньше активного вещества, потому что все лекарства выводятся с мочой. Антибиотик окажется там, где ему действительно нужно быть.
При лечении антибактериальными препаратами очень важно доводить до конца курс лечения. В первые дни ребенку может стать лучше, но, если прекратить прием, симптомы могут вернуться. Уже старые антибиотики не помогут (бактерии станут устойчивыми).
В каких случаях обращаться к врачу
Если урина мутнеет, и в течение нескольких дней это состояние не проходит, необходимо обратиться к специалисту. Дело в том, что многие заболевания могут иметь скрытую форму. Особенно важно обращаться к доктору, если у малыша наблюдаются симптомы аппендицита, пиелонефрита, интоксикации, нарушения работы печени. Если у младенца случилось обезвоживание, это тоже тревожный звонок, который требует вызова скорой помощи.